|
Народный рейтинг
150 отзывов
 49 отзывов
 30 отзывов
 26 отзывов
 23 отзыва
|
НагноениеДата публикации: 19 авг. 2022 г.
411 отзывов
1979 фото до и после
73 видео от пациентов
1998 тех, кто уже сделал операцию
70 вопросов по операции
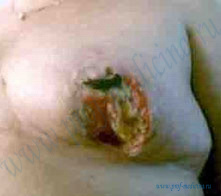
Нагноение является довольно редким осложнением. Оно может быть как первичным, при несоблюдении норм асептики и антисептики во время операции, так и вторичным, например, загрязнённая повязка в области послеоперационной раны или как следствие упорного течения серомы и не удалённой обширной гематомы. Риск развития инфекционных осложнений составляет около 1% и может возникнуть в течение первых двух месяцев после операции. Причины нагноения после увеличения грудиПричиной нагноения становится присоединение инфекции к текущему асептическому воспалительному процессу. Нагноение послеоперационной раны могут вызвать экзогенные и эндогенные источники микроорганизмов: нестерильный используемый материал, медицинский персонал, нарушение правил асептики и антисептики во время операции, а также оно может быть вызвано передачей болезнетворной причины через кровь, т.е. гематогенным путем или лимфогенным путем (посредством лимфы). Инфекция может развиться после любой операции. Клинические проявления развивающегося нагноенияВследствие инфекции пациентка испытывает физический дискомфорт, болезненность в области послеоперационной раны, у нее повышается температура. Кроме того, наблюдается покраснение в области операционной раны, отечность тканей и выделение гноя через края раны. Со стороны мягких тканей, проникновение гнойной микрофлоры вызывает следующие характерные признаки:
Симптомы, проявляющиеся при нагноении делятся на: Местные симптомы
Общие симптомы интоксикацииОбщие симптомы характеризуются повышением температуры тела до 37-39 градусов, общим недомоганием, слабостью, быстрой утомляемостью. В случае, когда нагноение локализовано глубоко, к примеру, под имплантатом или под мышцей, то местные симптомы могут быть практически незаметными, что затрудняет своевременную диагностику. По клиническому проявлению пациентов с нагноением раны можно разделить на три группы. 1 группа У пациентов, относящихся к первой группе, присутствуют местные признаки. Наблюдается местная температурная реакция, покраснение кожи в месте воспаления, локальная болезненность и т.д. на фоне хорошего общего самочувствия. Диагноз у таких пациенток ставится легко и у них самый благоприятный прогноз на выздоровление. 2 группа У пациентов второй группы присутствует выраженная интоксикация организма, ухудшение общего состояния организма, сильная слабость, повышение температуры тела до 38-39 градусов. При этом местные признаки воспаления выражены слабо. Такие пациентки нуждаются в экстренном обследовании и лечении. При своевременном лечении прогноз у таких пациенток благоприятный. 3 группа У пациентов третьей группы наблюдалось прогрессирование нагноения раны, распространение гнойного процесса на близлежащие ткани, что вызывало развитие перитонита, медиастинита, эмпиемы плевральной полости, пневмонии, сепсиса и других осложнений, которые сопровождаются септицемией, септическим шоком. Как правило, им предшествовало развитие дефицита иммунокомпетентных клеток или их функциональная неполноценность. Прогнозы в этом случае носят серьезный характер. Факторы, влияющие на развитие нагноения
При развитии гнойной инфекции требуется госпитализация пациента и удаление имплантата. Повторная установка имплантата возможна через 6-12 месяцев после удаления имплантата. На риск развития гнойных инфекционных осложнений влияет место разреза и положение имплантата. Так, при установке имплантата под большую грудную мышцу риск развития инфекции ниже, чем при установке имплантата под молочную железу. При субмаммарном доступе риск возникновения инфекции ниже, чем при периареолярном. Это связано с меньшей травматичностью подгрудного доступа, а также с тем, что при периареолярном доступе часто повреждаются млечные протоки, где всегда есть бактериальная флора. Места скопления гноя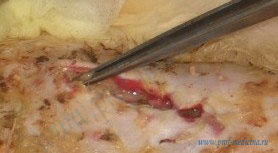 Очаг нагноения, как правило, локально образуется в подкожной клетчатке и распространяется на операционные швы, либо на их часть, либо на всю область послеоперационного шва. Это наиболее благоприятная ситуация в которой есть надежда, что гнойный процесс не распространится на имплантационную полость, т.е. место, где стоит имплантат. В этом случае лечение заключается в промывании раны антисептиками и перевязках раны с водорастворимыми мазями. В большинстве случаев этого лечения достаточно и в течение 2-3 недель рана очищается и ее зашивают. В других случаях очаг нагноения может локализоваться в имплантационной полости в непосредственном контакте с имплантатом. Это неблагоприятная ситуация и без удаления имплантата полноценное лечение невозможно. После удаления имплантата рана очищается в течение 2-4 недель после чего ее ушивают. Повторное протезирование возможно через 6-12 месяцев. Лечение |